PCOS, kortyzol i oś HPA. Jak stres i sen wpływają na gospodarkę hormonalną
Zespół policystycznych jajników (PCOS) jest jednym z najczęstszych zaburzeń endokrynologicznych u kobiet w wieku rozrodczym. Choć najczęściej mówi się o nim w kontekście zaburzeń owulacji, hiperandrogenizmu czy insulinooporności, coraz więcej badań wskazuje, że w patofizjologii PCOS ważną rolę odgrywa również regulacja odpowiedzi stresowej organizmu.
Centralnym elementem tej regulacji jest oś podwzgórze-przysadka-nadnercza (HPA). To właśnie ona kontroluje wydzielanie kortyzolu – hormonu, który pozwala organizmowi adaptować się do stresu, ale w warunkach przewlekłego obciążenia może wpływać na metabolizm, gospodarkę hormonalną i funkcjonowanie układu rozrodczego.
Z tego powodu coraz częściej podkreśla się, że w pracy z kobietami z PCOS znaczenie mają nie tylko interwencje dietetyczne czy farmakologiczne, ale również elementy stylu życia, które wpływają na regulację osi HPA.
Przewlekły stres i aktywacja osi HPA
W sytuacji stresu organizm uruchamia mechanizm adaptacyjny, którego głównym elementem jest właśnie oś HPA. Podwzgórze stymuluje przysadkę do wydzielania ACTH, a ta pobudza nadnercza do produkcji kortyzolu.
Krótkotrwała aktywacja tego układu jest fizjologiczną reakcją obronną. Problem pojawia się wtedy, gdy stres staje się przewlekły.
W takich warunkach może dochodzić do:
• utrzymującego się podwyższenia poziomu kortyzolu
• zaburzeń rytmu jego wydzielania
• zwiększonej aktywności osi HPA
U części kobiet z PCOS obserwuje się właśnie taką zmianę regulacji stresowej. Badania sugerują, że nadreaktywność osi HPA może nasilać zaburzenia metaboliczne oraz hormonalne charakterystyczne dla tego zespołu.
Kortyzol wpływa między innymi na:
• metabolizm glukozy
• wrażliwość tkanek na insulinę
• regulację osi podwzgórze-przysadka-jajniki
W praktyce oznacza to, że przewlekły stres może sprzyjać pogłębianiu insulinooporności oraz zwiększonej produkcji androgenów w jajnikach, co nasila objawy PCOS.
Nie u każdej kobiety z PCOS obserwuje się podwyższony kortyzol w spoczynku, natomiast w badaniach opisuje się zmienioną reaktywność osi HPA na stres oraz częstsze zaburzenia snu, co może pośrednio nasilać ryzyko metaboliczne.
Zaburzony rytm dobowy i regulacja kortyzolu
Kortyzol należy do hormonów, których wydzielanie podlega silnemu rytmowi dobowemu.
W prawidłowych warunkach:
• najwyższe stężenie obserwuje się rano
• poziom stopniowo spada w ciągu dnia
• najniższy jest wieczorem i w nocy
Ten rytm jest ściśle powiązany z działaniem zegara biologicznego organizmu oraz ekspozycją na światło.
U części kobiet z PCOS obserwuje się cechy zaburzeń rytmu dobowego (m.in. parametry melatoniny, efektywność snu oraz wieczorne stężenia kortyzolu)
Takie zmiany mogą wpływać na metabolizm oraz gospodarkę hormonalną. Badania sugerują również, że zaburzenia rytmu dobowego mogą nasilać:
• insulinooporność
• stan zapalny
• zaburzenia cyklu miesiączkowego.
Sen jako regulator układu hormonalnego
Jednym z najważniejszych czynników wpływających na regulację osi HPA jest sen.
Niedobór snu lub jego niska jakość mogą prowadzić do:
• wzrostu poziomu kortyzolu
• pogorszenia wrażliwości na insulinę
• zwiększenia aktywności układu współczulnego
• zaburzeń wydzielania hormonów regulujących cykl menstruacyjny.
W badaniach obserwacyjnych wykazano, że kobiety z PCOS częściej doświadczają problemów ze snem, takich jak bezsenność, fragmentacja snu czy zaburzenia oddychania podczas snu.
Zaburzenia snu mogą wpływać na funkcjonowanie osi podwzgórze-przysadka-jajniki, która odpowiada za regulację owulacji. W efekcie sen staje się jednym z ważnych elementów wspierających prawidłową funkcję reprodukcyjną.
Dlaczego kobiety z PCOS często odczuwają przewlekłe zmęczenie
Jednym z objawów, o których kobiety z PCOS mówią bardzo często, jest ciągłe zmęczenie, które nie zawsze ustępuje nawet po odpoczynku czy przespanej nocy. Choć rzadko traktuje się je jako kluczowy element obrazu klinicznego zespołu policystycznych jajników, w rzeczywistości ma ono silne podstawy fizjologiczne.
Zmęczenie w PCOS nie wynika zwykle z jednego czynnika. Najczęściej jest efektem nakładających się zaburzeń metabolicznych, hormonalnych i neuroendokrynnych, które wpływają na zdolność organizmu do produkcji i wykorzystania energii.
Jednym z ważnych elementów tego mechanizmu jest regulacja osi podwzgórze-przysadka-nadnercza (HPA) oraz wydzielanie kortyzolu.
1. Kortyzol i przeciążenie układu stresowego
Przewlekły stres prowadzi do częstej aktywacji osi HPA i zwiększonej produkcji kortyzolu. W krótkim czasie hormon ten pomaga organizmowi radzić sobie z obciążeniem, jednak jego długotrwałe podwyższenie może prowadzić do zaburzeń metabolicznych.
W badaniach obserwuje się, że u części kobiet z PCOS występuje zmieniona reaktywność osi HPA, co może objawiać się m.in. zaburzeniami rytmu wydzielania kortyzolu. Taki stan bywa związany z uczuciem wyczerpania, trudnościami z regeneracją oraz spadkiem odporności na stres.
2. Insulinooporność i zaburzone wykorzystanie energii
Insulinooporność jest jednym z najczęstszych elementów metabolicznych PCOS. Gdy komórki stają się mniej wrażliwe na działanie insuliny, organizm musi produkować jej więcej, aby utrzymać prawidłowy poziom glukozy we krwi.
W praktyce oznacza to, że mimo dostępności energii organizm nie wykorzystuje jej w sposób efektywny. Może to prowadzić do:
• wahań poziomu glukozy
• nagłych spadków energii w ciągu dnia
• uczucia senności po posiłkach
• trudności z koncentracją.
Kortyzol dodatkowo nasila te procesy, ponieważ zwiększa produkcję glukozy w wątrobie i może pogarszać wrażliwość tkanek na insulinę.
3. Zaburzenia snu
Coraz więcej badań wskazuje, że kobiety z PCOS częściej doświadczają problemów ze snem. Mogą one obejmować:
• trudności z zasypianiem
• fragmentację snu
• zaburzenia oddychania podczas snu
• krótszy całkowity czas snu.
Niedobór snu wpływa na funkcjonowanie osi HPA, zwiększa poziom kortyzolu oraz pogarsza regulację glukozy i insuliny. W efekcie powstaje błędne koło zmęczenia, stresu i zaburzeń metabolicznych.
4. Stan zapalny i funkcjonowanie układu odpornościowego
PCOS jest również związane z przewlekłym stanem zapalnym o niskim nasileniu. Cytokiny zapalne mogą wpływać na metabolizm energetyczny organizmu oraz na funkcjonowanie ośrodkowego układu nerwowego.
Jednym z objawów takiego stanu bywa właśnie uczucie zmęczenia, określane w literaturze jako fatigue związane z procesami zapalnymi.
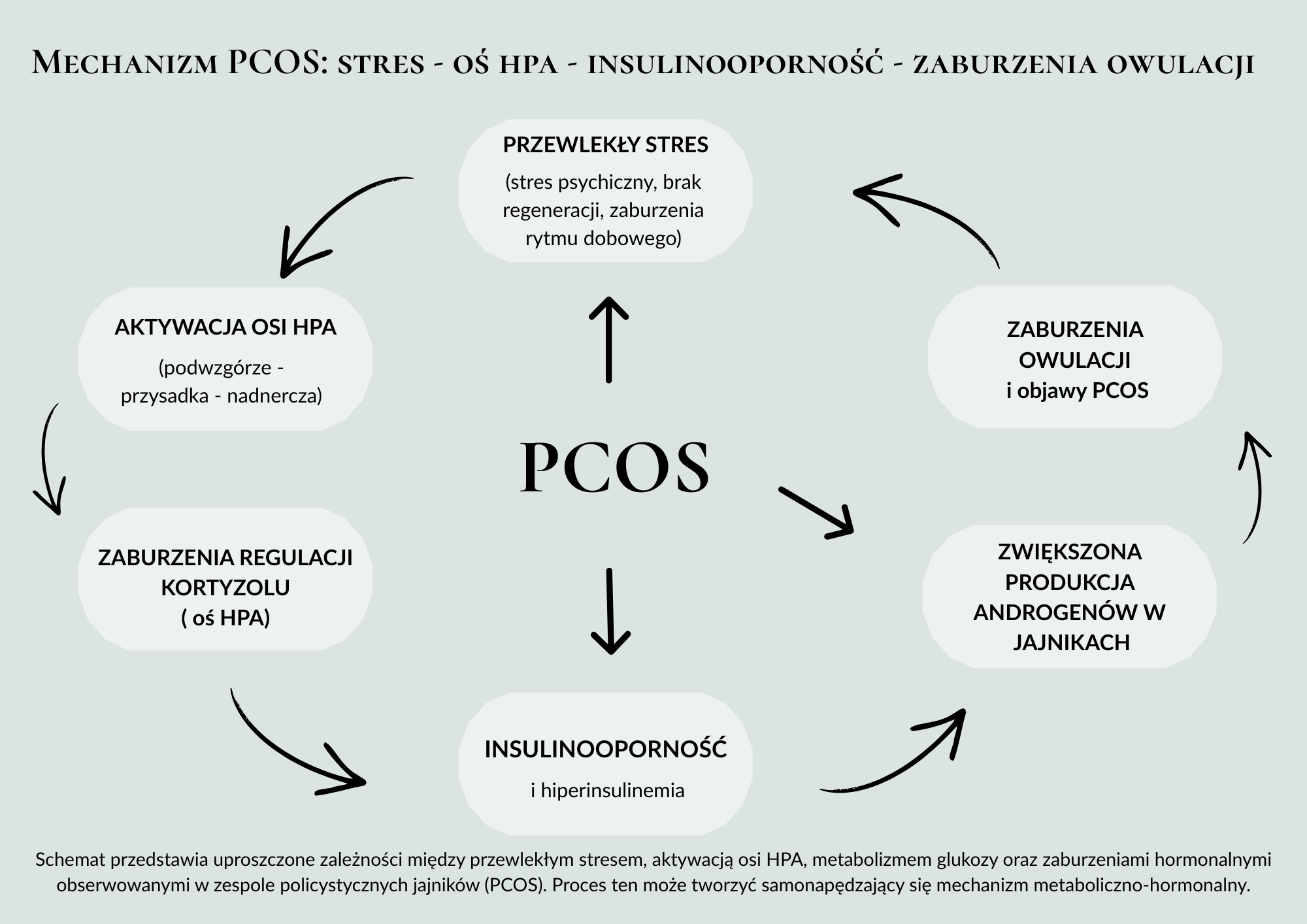
Mechanizm PCOS
stres → kortyzol → insulina → androgeny → zaburzenia owulacji
Zespół policystycznych jajników jest zaburzeniem o złożonej patofizjologii, w której współdziałają mechanizmy metaboliczne, hormonalne i neuroendokrynne. Jednym z elementów, który może wpływać na przebieg PCOS, jest przewlekła aktywacja odpowiedzi stresowej organizmu.
1. Przewlekły stres
Długotrwałe obciążenie psychiczne lub fizyczne aktywuje oś podwzgórze-przysadka-nadnercza. Organizm wchodzi w stan adaptacji do stresu, a nadnercza zwiększają produkcję kortyzolu.
Jeśli taki stan utrzymuje się przez dłuższy czas, może wpływać na regulację wielu układów metabolicznych i hormonalnych.
2. Wzrost poziomu kortyzolu
Kortyzol jest hormonem, który zwiększa dostępność energii w sytuacji stresowej. Jednym z jego działań jest pobudzanie wątroby do produkcji glukozy oraz ograniczanie jej wychwytu przez tkanki.
W efekcie może dochodzić do pogorszenia wrażliwości komórek na insulinę.
3. Insulinooporność i hiperinsulinemia
W odpowiedzi na spadek wrażliwości tkanek organizm produkuje większe ilości insuliny. Zjawisko to określa się jako hiperinsulinemię.
U kobiet z PCOS insulina odgrywa szczególną rolę, ponieważ wpływa nie tylko na metabolizm glukozy, ale również na funkcjonowanie jajników.
Podwyższony poziom insuliny może stymulować komórki tekalne jajnika do zwiększonej produkcji androgenów.
4. Wzrost androgenów
Nadmierna produkcja androgenów jest jednym z głównych elementów patofizjologii PCOS. Hormony te mogą zaburzać dojrzewanie pęcherzyków jajnikowych oraz wpływać na przebieg cyklu menstruacyjnego.
W praktyce klinicznej objawia się to m.in.:
• nieregularnymi cyklami
• brakiem owulacji
• objawami hiperandrogenizmu.
5. Zaburzenia owulacji
Podwyższony poziom androgenów zaburza prawidłowe dojrzewanie pęcherzyków w jajnikach. W efekcie owulacja może występować rzadko lub nie pojawiać się wcale.
To właśnie ten mechanizm jest jedną z przyczyn problemów z płodnością obserwowanych u części kobiet z PCOS.
Oczywiście nie jest to jedyny proces leżący u podstaw zespołu policystycznych jajników, jednak pokazuje on, w jaki sposób czynniki związane ze stylem życia mogą wpływać na gospodarkę hormonalną.
PCOS a styl życia
PCOS jest zaburzeniem wieloczynnikowym, w którego przebieg zaangażowane są procesy metaboliczne, hormonalne, zapalne oraz neuroendokrynne.
Z tego powodu coraz częściej mówi się o potrzebie całościowego podejścia do terapii wspierającej.
W praktyce oznacza to pracę z kilkoma kluczowymi obszarami stylu życia:
Odżywianie
Dieta wpływa na wrażliwość insulinową, stan zapalny oraz metabolizm androgenów.
Sen
Reguluje rytm dobowy, gospodarkę hormonalną oraz funkcjonowanie osi HPA.
Stres
Przewlekła aktywacja układu stresowego może nasilać zaburzenia metaboliczne i hormonalne.
Aktywność fizyczna
Regularny ruch poprawia wrażliwość insulinową i wspiera równowagę hormonalną.
Środowisko i styl życia
Ekspozycja na toksyny środowiskowe, brak regeneracji czy zaburzony rytm dnia mogą wpływać na funkcjonowanie układów regulacyjnych organizmu.
To właśnie te elementy tworzą podstawę podejścia, które w praktyce terapeutycznej określam jako pięć filarów zdrowia. Ich celem nie jest zastąpienie leczenia medycznego, lecz wsparcie fizjologicznych mechanizmów regulacyjnych organizmu.
Podsumowanie
Zespół policystycznych jajników jest zaburzeniem o charakterze wieloczynnikowym, w którym nakładają się procesy metaboliczne, hormonalne i zapalne. Coraz więcej badań wskazuje, że w regulacji tych procesów uczestniczy również układ odpowiedzi stresowej organizmu.
Przewlekły stres, zaburzenia rytmu dobowego oraz niedobór snu mogą wpływać na funkcjonowanie osi podwzgórze-przysadka-nadnercza i prowadzić do zmian w wydzielaniu kortyzolu. Z kolei zaburzona regulacja kortyzolu może oddziaływać na metabolizm glukozy, wrażliwość insulinową oraz produkcję androgenów w jajnikach.
Z tego powodu w podejściu wspierającym terapię PCOS coraz większą uwagę zwraca się na elementy stylu życia, które wpływają na regulację tych mechanizmów. Obejmuje to między innymi sposób odżywiania, jakość snu, poziom przewlekłego stresu, aktywność fizyczną oraz czynniki środowiskowe.
Takie podejście nie zastępuje leczenia medycznego, ale może wspierać fizjologiczne mechanizmy regulacyjne organizmu i stanowić ważny element kompleksowej pracy terapeutycznej z kobietami z PCOS.
Źródła
-
Dunaif A. (1997)
Insulin resistance and the polycystic ovary syndrome: mechanism and implications for pathogenesis. Endocrine Reviews. https://pubmed.ncbi.nlm.nih.gov/9408743/ -
Diamanti-Kandarakis E., Dunaif A. (2012) Insulin resistance and the polycystic ovary syndrome revisited. Endocrine Reviews. https://pubmed.ncbi.nlm.nih.gov/23065822/
-
Azziz R. et al. (2016) Polycystic ovary syndrome. Nature Reviews Disease Primers.
https://pubmed.ncbi.nlm.nih.gov/27510637/ -
Vgontzas AN et al. (2001) Chronic insomnia is associated with nyctohemeral activation of the hypothalamic-pituitary-adrenal axis: clinical implications. Journal of Clinical Endocrinology & Metabolism. https://pubmed.ncbi.nlm.nih.gov/11502812/
-
Benson S. et al. (2009) Disturbed stress responses in women with polycystic ovary syndrome. Psychoneuroendocrinology. https://pubmed.ncbi.nlm.nih.gov/19150179/
-
Kudielka BM, Kirschbaum C. (2005) Sex differences in HPA axis responses to stress: a review. Biological Psychology. https://pubmed.ncbi.nlm.nih.gov/15740829/
-
Joseph JJ, Golden SH. (2017) Cortisol dysregulation: the bidirectional link between stress, depression, and type 2 diabetes mellitus. Annals of the New York Academy of Sciences.
https://pubmed.ncbi.nlm.nih.gov/27750377/ -
Andrews RC, Walker BR. (1999) Glucocorticoids and insulin resistance: old hormones, new targets. Clinical Science (London). https://pubmed.ncbi.nlm.nih.gov/10209084/
-
Van Cauter E. et al. (2007)
Impact of sleep and sleep loss on neuroendocrine and metabolic function. Hormone Research. https://pubmed.ncbi.nlm.nih.gov/17308390/ -
Lim SS et al. (2019)
Lifestyle changes in women with polycystic ovary syndrome. Cochrane Database of Systematic Reviews. https://pubmed.ncbi.nlm.nih.gov/30921477/ -
Teede HJ et al. (2018) Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Human Reproduction.
https://pubmed.ncbi.nlm.nih.gov/30033227/ -
Rudnicka E. et al. (2021) Chronic low grade inflammation in the pathogenesis of polycystic ovary syndrome. International Journal of Molecular Sciences. https://pubmed.ncbi.nlm.nih.gov/33917519/
-
Sam S. (2019) Pathogenesis and consequences of disordered sleep in polycystic ovary syndrome. Current Opinion in Endocrine and Metabolic Research. https://pmc.ncbi.nlm.nih.gov/articles/PMC6724486/
-
Hechtman L. Clinical Naturopathic Medicine. Elsevier.